Посттравматическая экзема (код по МКБ Х L29-L30) — это вид микробной экземы, имеющий преимущественно вторичный характер. Она возникает на фоне бактериального или грибкового поражения кожи, которая имеет различные дефекты (царапины, раны, гематомы и др.)
Это заболевание возникает сравнительно редко, но имеет рецидивирующее течение, с симптомами острого воспаления кожи. Лечение ее — трудоемкий процесс, в силу чего паратравматическая экзема является важной социальной и медицинской проблемой.
[smartcontrol_youtube_shortcode key=»посттравматическая экзема» cnt=»1″ col=»3″ shls=»false»]
Причины заболевания

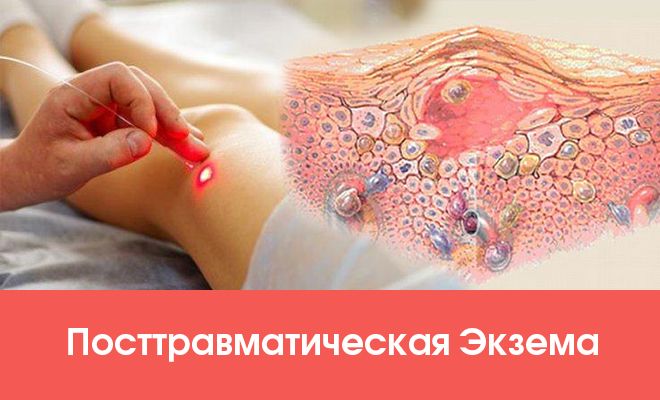
Клиническая картина

Высыпания сопровождаются выраженным зудом. Травматический дерматит (МКБ X — L20.9) чаще всего ассиметричен, располагается в области нижних конечностей. Остро начавшееся заболевание постепенно переходит в хроническое и может длится годами.
Отдельно следует остановится на так называемой варикозной экземе. Возникновение болезни чаще всего связан с хронической венозной недостаточностью (код по МКБ Х — I87.2), формирующейся на фоне варикозной болезни или варикотромбофлебита (код по МКБ Х — I87.0). Очаги локализуются в области расширенных вен, по окружности варикозных язв, на участках трофических измененной кожи, что видно на фото. Предрасполагающими факторами служат: травматизация узлов, аллергия на противоварикозное лечение, мацерация кожи при применении повязок. Симптомами болезни будут зуд, воспалительные очаги вышеописанной формы и размеров, характер болезни рецидивирующий, тяжелый.
Особо отметим заболевания, развитие которых часто, но не обязательно сопровождает паратравматический дерматит. Это травматический конъюнктивит (код по МКБ Х — В30.9) и травматический ринит (код по МКБ J30.3). Причины их возникновения схожи, главным различием между ними служит клиническая картина, которая, в свою очередь, зависит от локализации процесса.
[smartcontrol_youtube_shortcode key=»посттравматическая экзема» cnt=»2″ col=»3″ shls=»false»]
Лечение
Лечение при любых дерматологических заболеваниях бывает общим и наружным, то есть местным.
Методы общего лечения разнообразны. Прежде всего, назначают антигистаминные препараты первого и второго поколения — димедрол, диазолин, супрастин, пильпофен, фенкарол, тавегил в комплексе с глюконатом и пантотенатом кальция. Это сочетание препаратов имеет не только противовоспалительный, но и седативный эффект, что крайне важно для человека, которого мучит зуд. При присоединении отека используют мочегонные средства — фуросемид, лазикс, спиринолактон. С целью повышения иммунного резерва пациентов назначают иммуномодуляторы метилурацил, т-активин, тималин, спленин. При присоединении вторичной бактериальной флоры назначают антибактериальные и сульфаниламидные препараты (после бактериологического исследования посева из очагов с обязательным тестом на чувствительность в антибиотикам). Эффективным средством борьбы с интоксикацией и гиперчувствительностью является гемодез. Проводят также введение специальных препаратов, помогающих организму бороться против бактериальных возбудителей — специфических анстифилококковых иммуноглобулинов колипротейного и стафилококкового бактериофага. Антибиотики и иммуномодуляторы необходимо сочетать с антигистаминными препаратами во избежаниец усугубления существующих аллергических реакций и возникновения новых.
В случае упорного, тяжелого течения экземы применяют преднизолон коротким курсом в течение 2-3 недель, а также инъекции дипроспана.
Наружное лечение
Эту часть терапии назначают с учетом стадии воспалительного процесса. При остром воспалении назначают орошения раневой поверхности аэрозолями с глюкокортикостероидами (преднизолон, флютиказона дипропионат и др.), примочки и высыхающие повязки с противовоспалительными, растворами антибиотиков и вяжущих препаратов. Эти препараты назначаются в небольшой концентрации. Для примочек применяют 2% раствор борной кислоты, 0,25% раствор таннина, 0,25% раствор сульфата цинка. Также используют народные и растительные средства: отвар чая, корня алтея, мать-и-мачехи, календулы, ромашки, подорожника. При микробном поражении назначают антибактериальные вещества — растворы фурацилина, калия перманганата, слабый раствор бетадина, декаметоксина, хлоргексидина глюконата.
После стиханий острого воспаления, уничтожения чешуек и корочек, применяют различные кремы и мази — 5% борно-нафталановую, ихтиоловую мазь, 5-10% дегтярно-нафталановую. Эти формы лекарственных средств нельзя наносить на волосистые участки кожи и участки мокнутия (см. фото). При выраженой сухости кожи к мазям добавляют масла — персиковое, репейное, облепиховое. Для дальнейшего уничтожения микроорганизмов используют глюкокортикоидные мази с антибиотиками — синафлан, лоринден С, оксикорт, триакутан, целестодерм.
[smartcontrol_youtube_shortcode key=»посттравматическая экзема» cnt=»1″ col=»3″ shls=»false»]
Физиотерапевтические методы лечения
При хронических формах заболевания применяют светофототерапию, фонофорез мазей, оксигенотерапия. В ряде случаев достаточно эффективна озокерито-парафинотерапия, иглорефлексотерапия.

Прогноз благоприятный при правильном и своевременном лечении. Рецидивы заболевания, к сожалению, встречаются достаточно часто.
 Автор: Дылейко Валентина Леонидовна Образование высшее, квалификация - эколог- эксперт. Среднее специальное образование - фельдшер-акушер. Место работы: Станция скорой медицинской помощи. Должность - старший фельдшер ССМП, выездной фельдшер ССМП. Замужем, 2 детей. Увлечения - кулинария.
Автор: Дылейко Валентина Леонидовна Образование высшее, квалификация - эколог- эксперт. Среднее специальное образование - фельдшер-акушер. Место работы: Станция скорой медицинской помощи. Должность - старший фельдшер ССМП, выездной фельдшер ССМП. Замужем, 2 детей. Увлечения - кулинария.